Disglicemia come Continuum del Rischio Cardiometabolico: Il Ruolo Strategico di Micronutrienti e Fitocomplessi
Introduzione
La disglicemia (o prediabete) non deve più essere interpretata come una semplice condizione di transizione verso il diabete di tipo 2 (T2DM), bensì come una fase precoce e progressiva della malattia cardiometabolica. Caratterizzata da insulino-resistenza (IR), infiammazione metabolica e stress ossidativo, essa si associa a un aumento elevato di malattie cardiovascolari aterosclerotiche, insufficienza cardiaca e mortalità prematura per tutte le cause, già per valori di glicemia a digiuno compresi tra 100 e 125 mg/dL. (Cicero et al 2026).
Sebbene gli interventi sullo stile di vita (dieta ed esercizio fisico) mirati al calo ponderale siano il cardine della gestione del prediabete, il loro impatto a lungo termine sugli outcome cardiovascolari è rimasto a lungo incerto. Tradizionalmente, l’obiettivo primario è stato prevenire la progressione verso il diabete di tipo 2; tuttavia, evidenze emergenti suggeriscono che il ripristino di una normale regolazione del glucosio (remissione del prediabete) possa offrire benefici protettivi superiori rispetto alla sola perdita di peso. In questo scenario, l’intervento nutrizionale e l’integrazione mirata rappresentano un “ponte terapeutico” essenziale tra le modifiche dello stile di vita e la terapia farmacologica.
Epidemiologia della disglicemia in Italia e nel mondo
La disglicemia rappresenta una condizione ad altissima prevalenza nella popolazione generale e costituisce uno dei principali fattori epidemiologici del rischio cardiometabolico globale.
Secondo le stime basate sui criteri dell’American Diabetes Association (ADA), la prevalenza di glicemia a digiuno alterata (IFG), di ridotta tolleranza al glucosio (IGT) o di entrambe può interessare fino al 35-40% della popolazione adulta, inclusi gli individui non diagnosticati.
In Italia si stima che oltre il 10% della popolazione presenti una disglicemia di vario grado. L’8,4% (1.549.000 donne, 1.105.000 uomini) ha un’alterata tolleranza al glucosio e il 2,8% (circa 1,4 milioni di persone) un’alterata glicemia a digiuno. Complessivamente 4 milioni di soggetti, soprattutto nella fascia di età 64 -74 anni, hanno livelli di glicemia al di sopra della soglia di normalità, pur non essendo formalmente diabetici. Un aspetto critico è la natura spesso asintomatica della disglicemia, che contribuisce a una notevole inerzia diagnostica e terapeutica. I valori di glicemia a digiuno compresi tra 100 e 110 mg/dL sono spesso sottovalutati nella pratica clinica, nonostante le evidenze dimostrino un aumento significativo del rischio cardiovascolare già a questi livelli.
Studi osservazionali dimostrano che circa il 50% degli individui riceve una diagnosi di diabete di tipo 2 quando sono già presenti complicanze microvascolari o macrovascolari, suggerendo un periodo prolungato di esposizione silente a un ambiente metabolico sfavorevole. Uno studio retrospettivo che ha utilizzato i dati dell’Organizzazione Mondiale della Sanità (OMS) ha riportato che il divario tra durata della vita in buona salute e durata della vita in generale si è ampliato a livello globale negli ultimi due decenni, dimostrando che, nonostante un aumento dell’aspettativa di vita complessiva, il carico di malattia è aumentato. I dati italiani dell’Istituto Nazionale di Statistica (ISTAT)) indicano che, nonostante un’aspettativa di vita media di 83,4 anni, l’aspettativa di vita in buona salute è di circa 58 anni, con un divario superiore a 20 anni (rispetto ai 12,4 anni degli Stati Uniti). Dal punto di vista demografico, il progressivo invecchiamento della popolazione amplifica ulteriormente il carico epidemiologico della disglicemia. Pertanto, lo sviluppo di strategie di prevenzione primaria e secondaria della disglicemia, finalizzate all’identificazione precoce degli individui a rischio e all’attuazione di interventi efficaci sullo stile di vita e sull’alimentazione, rappresenta una priorità.
Effetti patogenetici della disglicemia
Una meta-analisi di studi di coorte che hanno coinvolto più di 90.000 individui ha mostrato un aumento del rischio del 27% di arteriopatia periferica nei soggetti con disglicemia rispetto agli individui normoglicemici. La relazione tra disglicemia e insufficienza cardiaca è stata ulteriormente chiarificata da una meta-analisi che includeva 15 studi di coorte e oltre 9 milioni di individui, nei quali la disglicemia, anche in assenza di diabete conclamato, era correlata a un aumento del rischio di insufficienza cardiaca del 10-15%.
L’aumento del rischio cardiovascolare nel prediabete non è legato esclusivamente all’iperglicemia, ma a un complesso insieme di alterazioni metaboliche e strutturali quali insulino resistenza, eccesso di grasso viscerale, infiammazione cronica di basso grado, stress ossidtivo, cattivo funzionamento delle cellule beta del pancreas, disglicemia e comorbilità metaboliche. L’Insulino-resistenza viene descritta come il “marchio di fabbrica” del prediabete ed è direttamente associata a outcome cardiovascolari avversi, anche in assenza di iperglicemia conclamata. L’insulino-resistenza è strettamente collegata allo sviluppo di insufficienza cardiaca e malattie vascolari.
- Adiposità viscerale in eccesso: Il prediabete è correlato a un accumulo di grasso nei depositi viscerali piuttosto che in quelli sottocutanei. Questo tessuto adiposo è metabolicamente attivo e contribuisce significativamente al rischio di eventi cardiaci e ospedalizzazioni per scompenso cardiaco.
- Infiammazione di basso grado: I soggetti che rimangono in uno stato di prediabete (non raggiungendo la remissione) presentano livelli più elevati di marker infiammatori, come la proteina C-reattiva (CRP). Questa infiammazione cronica sistemica agisce come driver per l’aterosclerosi e il danno miocardico.
- Disfunzione delle beta-cellule pancreatiche: La persistenza dello stato prediabetico riflette una ridotta capacità delle beta-cellule di compensare l’insulino-resistenza. Questo non solo favorisce la progressione verso il diabete di tipo 2, ma è associato a una minore protezione contro le complicanze macrovascolari rispetto a chi ripristina una normale funzione insulinica.
- Stress metabolico e iperglicemia intermedia: Anche livelli di glucosio inferiori alla soglia del diabete (come una glicemia a digiuno tra 100 e 125 mg/dL) esercitano un effetto tossico a lungo termine sul sistema cardiovascolare, contribuendo a quello che viene definito “carico glicemico” che predispone a eventi clinici decenni dopo.
- Presenza di comorbidità metaboliche: Il prediabete si accompagna spesso ad altri fattori di rischio come ipertensione e dislipidemia (livelli elevati di trigliceridi e colesterolo LDL), che agiscono in modo sinergico nel danneggiare l’endotelio vascolare.
Remissione del Prediabete per la Protezione Cardiovascolare a Lungo Termine
Una recente analisi post-hoc condotta su due studi landmark — il Diabetes Prevention Program Outcomes Study (DPPOS, USA) e il DaQing Diabetes Prevention Outcomes Study (DaQingDPOS, Cina) — ha esaminato l’associazione tra la remissione del prediabete e la morbilità cardiovascolare su un arco temporale di 20-30 anni.
I dati indicano che raggiungere la remissione, anche solo temporaneamente, genera un significativo “effetto legacy” (eredità) sulla salute cardiovascolare:
- Riduzione del Rischio: I partecipanti che hanno raggiunto la remissione hanno mostrato una riduzione di circa il 50% del rischio di morte cardiovascolare o ospedalizzazione per insufficienza cardiaca (HR 0,41 nel DPPOS; HR 0,49 nel DaQingDPOS).
- Mortalità Globale: La remissione è associata a una riduzione significativa della mortalità per tutte le cause, con un HR combinato di 0,63 in una meta-analisi dei due studi.
- Marker Predittivi: Un valore di glicemia a digiuno (FPG) ≤97 mg/dL è stato identificato come il miglior proxy pratico per predire la riduzione del rischio cardiovascolare a lungo termine.
L’aspetto più rilevante è che la remissione non è determinata esclusivamente dall’entità del calo ponderale. Sebbene la perdita di peso (target >7%) sia fondamentale, i soggetti in remissione mostrano miglioramenti metabolici qualitativamente superiori rispetto a chi perde peso senza normalizzare la glicemia:
- Migliore sensibilità all’insulina e funzione delle cellule beta-pancreatiche.
- Riduzione marcata del tessuto adiposo viscerale, indipendentemente dalla perdita di massa grassa totale.
- Riduzione dell’infiammazione di basso grado.
Questi dati suggeriscono che la remissione del prediabete cattura benefici fisiologici che vanno oltre la semplice restrizione calorica, riflettendo una ridistribuzione del grasso corporeo dai depositi viscerali a quelli sottocutanei e una risoluzione dello stress metabolico.
Il raggiungimento della normoglicemia dovrebbe essere integrato nei protocolli nutrizionali come un obiettivo terapeutico primario e misurabile,

Elaborato da Vasquez-Arreola et al, 2026
Micronutrienti e Omeostasi Glucidica
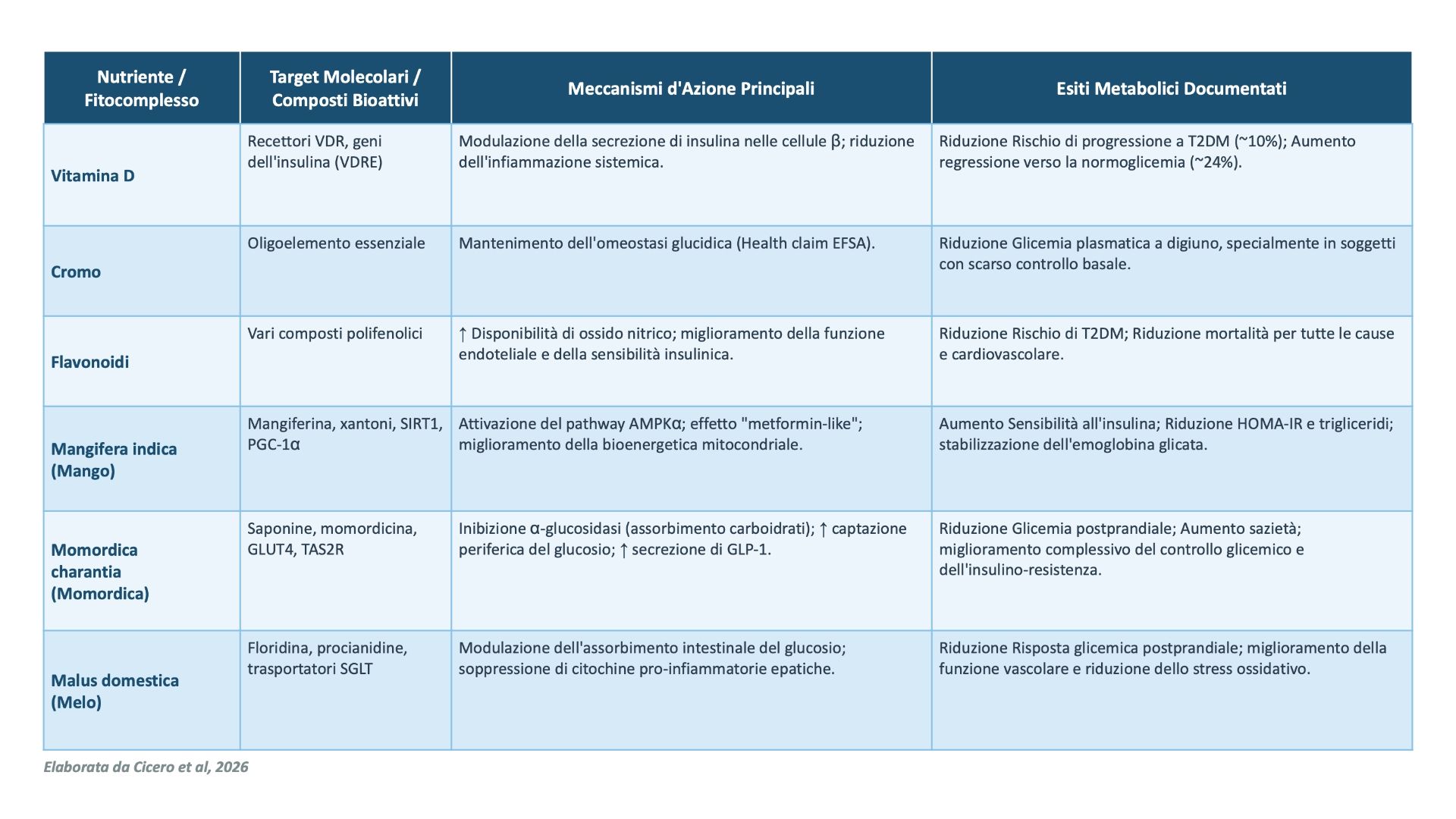
Un ruolo cruciale per controllare i livelli di glicemia è quello giocato da selezionati micronutrienti in grado di modulare i meccanismi fisiopatologici della disglicemiaVitamina D: Oltre alla salute ossea, la vitamina D svolge un ruolo diretto nel metabolismo del glucosio. I recettori della vitamina D (VDR) sono espressi nelle cellule $\beta$ pancreatiche, e il gene dell’insulina contiene un elemento di risposta alla vitamina D (VDRE), suggerendo un coinvolgimento diretto nella secrezione insulinica. Evidenze meta-analitiche indicano che l’integrazione in soggetti prediabetici può ridurre il rischio di progressione verso il diabete di circa il 10% e favorire la regressione verso la normoglicemia del 24%, specialmente in individui con carenza basale.
- Cromo: Questo oligoelemento essenziale è fondamentale per il mantenimento dei normali livelli di glucosio nel sangue, azione riconosciuta ufficialmente dall’EFSA con un apposito health claim. La ricerca clinica conferma che la supplementazione di cromo correla con una riduzione significativa della glicemia a digiuno, in particolare in soggetti con un controllo glicemico basale compromesso.
- Composti Antiossidanti e Flavonoidi: Un elevato apporto dietetico di flavonoidi è associato a una riduzione del rischio di T2DM e della mortalità cardiovascolare. Questi composti agiscono migliorando la sensibilità insulinica e la funzione endoteliale attraverso l’aumento della disponibilità di ossido nitrico.
Fitocomplessi: Approccio Multitarget
A differenza degli agenti farmacologici a singolo target, i fitocomplessi standardizzati offrono un’azione pleiotropica e sinergica (tabella 1
Mangifera indica (Mango): Ricca di mangiferina, agisce come un attivatore della protein-chinasi attivata da AMP (AMPK) e della sirtuina 1 (SIRT1, asse biochimico cruciale per la bioenergetica mitocondriale e la regolazione dello stress ossidativo ed esercitando un effetto “metformin-like” che migliora la sensibilità all’insulina, riducendo l’accumulo di grasso epatico.
Momordica charantia (Momordica): Agisce su più fronti: inibisce l’assorbimento dei carboidrati, aumenta l’espressione del trasportatore GLUT4 per la captazione periferica (muscolo e adipe) del glucosio e stimola la secrezione di incretine come il GLP-1 (glucagon-like peptide-1), peptide YY e colecistochinina. Questo meccanismo migliora il controllo glicemico postprandiale e favorisce il senso di sazietà.
Malus domestica (Mela): I polifenoli della mela, in particolare procianidine e diidrocalcioni come la floridina, interagiscono con i trasportatori SGLT, modulando l’assorbimento intestinale del glucosio e migliorando la risposta glicemica postprandiale e la funzione vascolare, tramite riduzione dello stress ossidativo e protezione dell’endotelio. Le procianidine della mela migliorano l’insulino-resistenza sopprimendo l’espressione di citochine pro-infiammatorie nel fegato, riducendo così l’infiammazione metabolica.
Sinergia d’Azione
La combinazione di questi estratti permette un intervento coordinato: mentre la Mela e la Momordica modulano l’ingresso del glucosio (via SGLT e inibizione enzimatica), il Mango ne ottimizza l’utilizzo intracellulare e la funzione mitocondriale. Questo approccio integrato è particolarmente utile per ridurre la variabilità glicemica e migliorare la resilienza metabolica complessiva.
Considerazioni Cliniche e Popolazioni Specifiche
La gestione della disglicemia è particolarmente rilevante in alcune categorie di persone.
Salute Femminile
Nelle donne, l’insulino-resistenza non è solo un fattore di rischio metabolico, ma un driver patogenetico per diverse condizioni ginecologiche.
- Donne con Sindrome dell’Ovaio Policistico (PCOS): Questa popolazione rappresenta il paradigma dell’IR nel sesso femminile. L’iperinsulinemia compensatoria amplifica la produzione di androgeni ovarici e altera la funzione delle cellule della granulosa, portando a disfunzione ovulatoria e infertilità. L’uso di fitocomplessi come quelli di Mango, Melo e Momordica è indicato per modulare l’insulino-resistenza, migliorando potenzialmente la regolarità ovulatoria e il profilo ormonale.
- Donne in Transizione Menopausale: Il calo degli estrogeni accelera le alterazioni metaboliche, portando a una ridistribuzione del tessuto adiposo verso un fenotipo “androide” (viscerale) e a un peggioramento della glicemia. L’integrazione con nutraceutici mirati è considerata una strategia di supporto razionale in questa fase, specialmente quando la terapia ormonale sostitutiva non è praticabile.
- Donne con storia di Diabete Gestazionale o nate SGA/IUGR: Le donne con precedenti di diabete in gravidanza o nate piccole per l’età gestazionale (SGA) hanno una predisposizione intrinseca all’IR e un rischio elevato di disglicemia già in giovane età.
Salute Sessuale Maschile
Negli uomini, la disglicemia influisce precocemente sulla funzione vascolare, con manifestazioni cliniche specifiche.
- Uomini con Disfunzione Erettile (DE): La DE è riconosciuta come un marker precoce di danno endoteliale e vulnerabilità cardiometabolica. I soggetti in fase prediabetica mostrano una prevalenza di DE significativamente più alta (OR 1.62), specialmente negli uomini sotto i 50 anni. I fitocomplessi citati (Mango, Melo, Momordica) sono indicati in questa popolazione poiché agiscono sui meccanismi centrali della DE: stress ossidativo, infiammazione e alterazione del segnale dell’ossido nitrico endoteliale.
Sottogruppi con Carenze Specifiche e Rischio Elevato
- Soggetti con Carenza di Vitamina D: L’evidenza clinica più forte per la riduzione del rischio di progressione verso il diabete si osserva negli individui con grave carenza basale (livelli < 12 ng/mL). In questi soggetti, la correzione del deficit è fondamentale per migliorare la funzione delle cellule beta-pancreatiche.
Popolazione Anziana (> 50 anni): Sebbene la disglicemia stia aumentando tra i giovani a causa della dieta, la prevalenza aumenta esponenzialmente dopo i 50 anni in parallelo con l’aumento dell’insulino-resistenza e dell’obesità viscerale.
Individuazione precoce della disglicemia
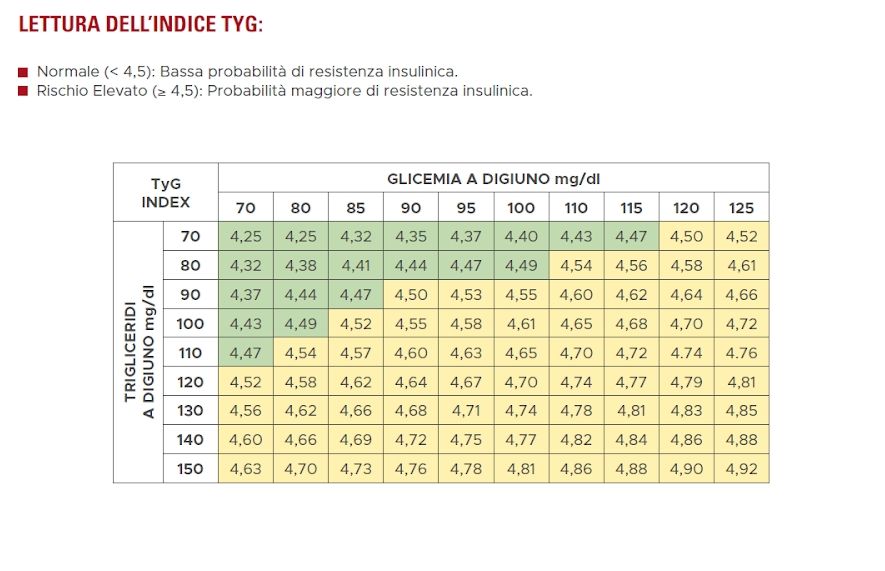
Da quanto fin qui detto emerge chiaramente l’importanza di una individuazione precoce della disglicemia e di una stratificazione del rischio. Sicuramente la curva da carico di glucosio e la glicemia a digiuno sono test importanti ma richiedono un impegno significativo da parte di chi deve sottoporsi a questi test. Più pratico e semplice è ricorrere all’indice TyG (trigliceridi-glucosio), un parametro clinico utilizzato per valutare l’insulino-resistenza (IR) e il rischio cardiovascolare in modo semplice e riproducibile.
L’indice TyG è emerso come uno strumento validato per l’identificazione precoce di una condizione di “disglicemia persistente”. Risulta particolarmente utile per la stratificazione del rischio poiché, a differenza di altri indici, si basa su parametri biochimici comunemente misurati nella pratica clinica. Lo studio URRAH, condotto su oltre 16.000 individui, ha dimostrato che questo indice presenta una relazione quasi esponenziale con la mortalità per tutte le cause e cardiovascolare.
Come si calcola
L’indice si ottiene attraverso una formula logaritmica che combina i valori ematici a digiuno di trigliceridi e glucosio:
- Formula: Si calcola come il logaritmo naturale (Ln) del prodotto tra i livelli di trigliceridi a digiuno (espressi in mg/dL) e la glicemia a digiuno (mg/dL), dividendo poi il risultato per due.
Interpretazione dei Valori
- Valori < 4,5: Sono considerati normali (spesso indicati in verde nelle tabelle di riferimento).
- Valori ≥ 4,5 – 4,6: Rappresentano la soglia oltre la quale il rischio di mortalità e di eventi avversi aumenta significativamente, indicando una condizione metabolica subottimale.
L’utilizzo di questo indice permette ai medici di medicina generale e agli specialisti di superare le rigide soglie diagnostiche del diabete, intercettando precocemente i pazienti nella “zona grigia” del rischio metabolico.
Conclusione
La gestione della disglicemia richiede un cambio di paradigma: non deve più essere considerata una condizione di transizione “neutra”, ma una fase precoce di malattia cardiometabolica già associata a danni d’organo subclinici e a un aumento della mortalità. L’obiettivo clinico prioritario è spostare i pazienti dalla “zona grigia” del rischio latente verso una gestione proattiva e personalizzata
L’integrazione di micronutrienti (Vitamina D, Cromo) e fitocomplessi standardizzati (Mango, Momordica, Melo) all’interno di un intervento nutrizionale strutturato permette di ridurre la variabilità glicemica e migliorare la resilienza metabolica.
Attraverso un approccio anticipatorio e longitudinale — che includa il monitoraggio costante, la correzione delle carenze micronutrizionali e l’uso mirato di fitocomplessi standardizzati e di qualità — è possibile prevenire efficacemente la progressione verso il diabete conclamato e le sue complicanze. Questo modello integrato rappresenta la strategia più concreta per ridurre il divario tra aspettativa di vita e aspettativa di vita in salute.
Tabella 1. Meccanismi d’azione e target molecolari dei nutrienti nella gestione della disglicemia
Fonti bibliografiche
Cicero, A.F.G.; Scapagnini, G.; Grassi, D, et al. Dysglycemia and Cardiometabolic Risk: Pathophysiological Rationale and the Emerging Role of Nutraceuticals in Integrated Prevention. Nutrients 2026, 18, 868.
Vazquez Arreola E, Gong Q, Hanson RL, et al. Prediabetes remission and cardiovascular morbidity and mortality: post-hoc analyses from the Diabetes Prevention Program Outcome study and the DaQing Diabetes Prevention Outcome study. Lancet Diabetes Endocrinol. 2026 Feb;14(2):137-148.
Maloberti et al. High Blood Pressure & Cardiovascular Prevention (2023) 30:411–425 https://doi.org/10.1007/

